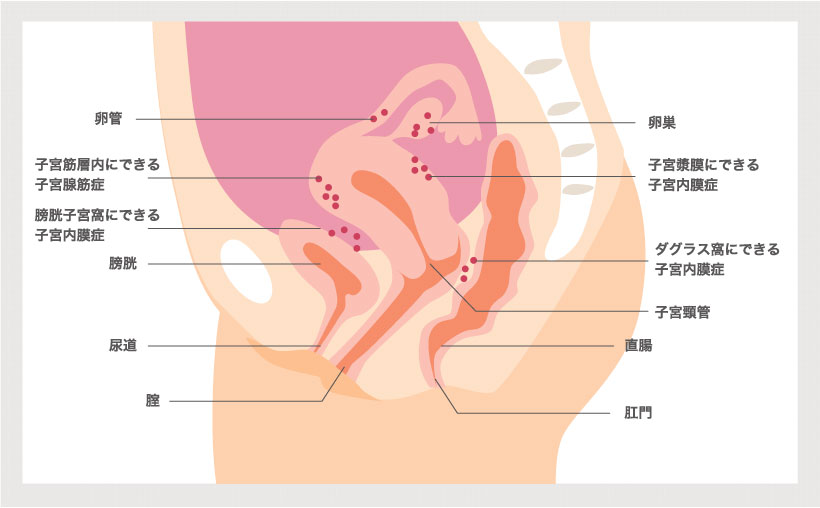
子宮内膜症は、子宮内膜に似た組織が、子宮以外の場所に点状に散らばり、そこで毎月、子宮内膜と同じく、肥厚と消退を繰り返す病気で、生殖年齢にある女性の、5%~10%に発症すると言われています。基本的に良性疾患ですが、進行していくことで、関連痛(痛み)などにより日常生活が困難になったり、不妊症(不妊)の原因にもなることがあります。
子宮内膜症の進行は、通常、4段階のステージに分けられています。
Stage Ⅰ
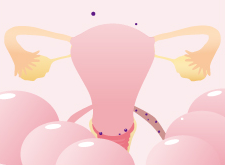
子宮内膜に似た組織が、卵巣や腹膜など、子宮以外の場所に点状に散らばり、成長を始めた段階です。これらの組織は、月経と一致して剥離して、その組織や血液が排出されずにその部位にたまり、血の固まり(血腫)を作ります。(青黒く見えるのでブルーベリースポットと呼ばれます)自覚症状はほとんどないため、手術や検査で偶然発見されるケースがほとんどです。
![]()
Stage Ⅱ
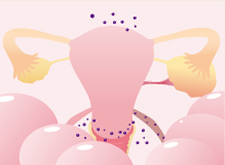
散らばった子宮内膜に似た組織が、増殖と剥離を繰り返すうち、点状だった病巣は大きく広がっていきます。月経時の出血が増えたり、月経痛が強くなってきます。
![]()
Stage Ⅲ
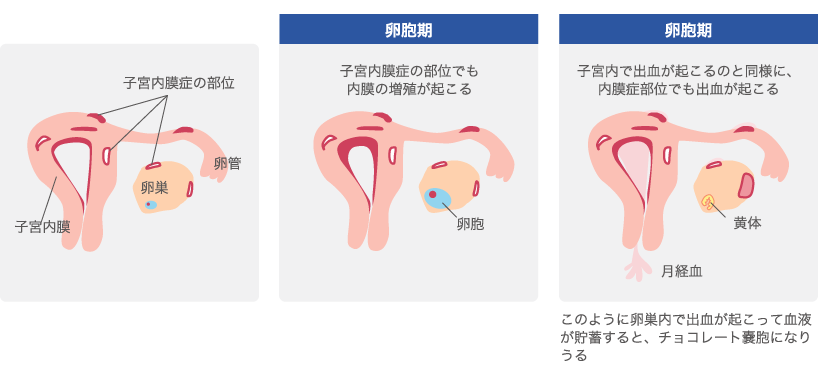
大きく広がった子宮内膜に似た組織が固まって、卵巣や卵管、腹膜、などが癒着してきます。卵巣の中で子宮内膜症が増殖した場合、卵巣の内部にチョコレート色の血液がたまり、チョコレート嚢腫(のうしゅ)と呼ばれるものができることもあります。この頃では、性交痛が現れ、月経痛も寝込むほどひどくなる人もいます。
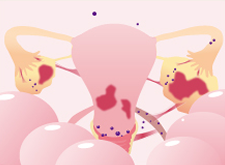
![]()
Stage Ⅳ
癒着が卵管や卵巣、子宮、膀胱や直腸、小腸など骨盤の中にある臓器全体に広がった状態です。ときには肺などに発生することもあります。骨盤の中にある臓器が冷凍されたように一塊になる「凍結骨盤」と呼ばれる状態になることもあります。常に腰痛や下腹部の痛みがひどくなり、日常生活に支障をきたすようになります。
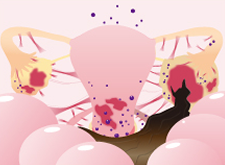
子宮内膜症が不妊症の大きな原因となります。※20%~70%の割合で不妊症を合併します。
原因不明の不妊症のうち、半分は子宮内膜症によるものといわれており、不妊症の診察で子宮内膜症が発見されることが多いです。
子宮内膜症を治療すれば、多くの人が妊娠できるようになります。
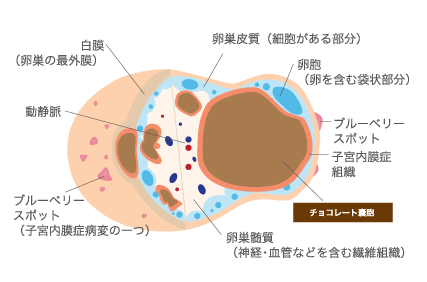 子宮内膜症では、卵巣嚢腫(のうしゅ)の一種で、“ チョコレート嚢胞(のうほう)″という状態に発展することもあります。チョコレート嚢胞とは、内膜組織が片方または両側の卵巣内で増殖を繰り返し、通常の月経のように排出されず、血液などが、チョコレートの様にドロドロした黒いものとしてたまっていき、卵巣が大きくはれてしまう病気です。
子宮内膜症では、卵巣嚢腫(のうしゅ)の一種で、“ チョコレート嚢胞(のうほう)″という状態に発展することもあります。チョコレート嚢胞とは、内膜組織が片方または両側の卵巣内で増殖を繰り返し、通常の月経のように排出されず、血液などが、チョコレートの様にドロドロした黒いものとしてたまっていき、卵巣が大きくはれてしまう病気です。
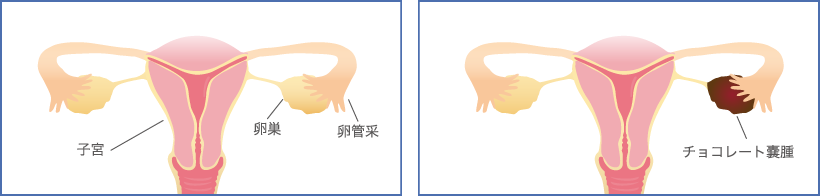
卵管を通って腹腔内に逆流した月経の血に混じった子宮内膜が腹膜に生着するか、腹膜が何らかの原因により子宮内膜に似た組織に変化するなどの様々な説がありますが、実際はまだ解明されていません。
月経痛、慢性骨盤痛、性交痛などの仏痛があります。その他、不妊症の原因にもなります。また、卵巣がんが発生することもあります。
手術または薬物療法を行います。チョコレート嚢胞が小さな場合は、低用量ピル、ダナゾール(ボンゾール)、GnRHアナログ、ジエノゲストといったホルモン療法を行います。チョコレート嚢胞が一定の大きさ(直径5cm程度)以上のものでは、手術が必要です。手術は、開腹手術と腹腔鏡手術(おなかに小さな孔をあけて内視鏡を使って行う手術)があります。いずれの手術においても卵巣ごと摘出する全摘術と、嚢胞だけを摘出して卵巣実質を残す核出術(かくしゅつじゅつ)があります。
※核出術の場合は、一般に2~3割程度、再発の可能性がありますので、お一人おひとりのライフステージを考慮した手術となります。
子宮腺筋症は、子宮内膜症によって起こります。子宮内膜に似た組織が、子宮筋層内で生育し、月経の時期になると、子宮筋層内で内膜がはがれて出血を起こすことになります。子宮内膜に似た組織が、子宮筋層内に混在することにより、筋層の肥大化を起こし、子宮全体の大きさも大きくなります。(子宮筋腫との鑑別が難しい場合があります)
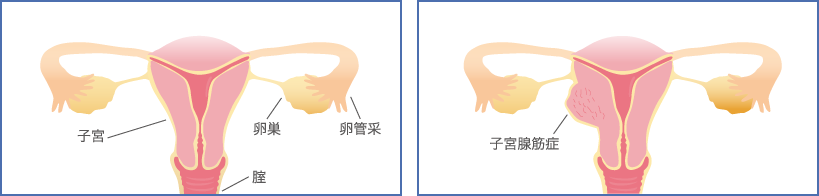
子宮内膜症と同じく、子宮腺筋症も明確な原因はまだわかっていません。
子宮腺筋症の最も多い自覚症状は、激しい月経痛です。進行すると月経の時期に関係なく下半身に痛みを感じるようになります。20代後半~30代後半の女性に多い病気で、不妊や初期流産を引き起こすこともあります。
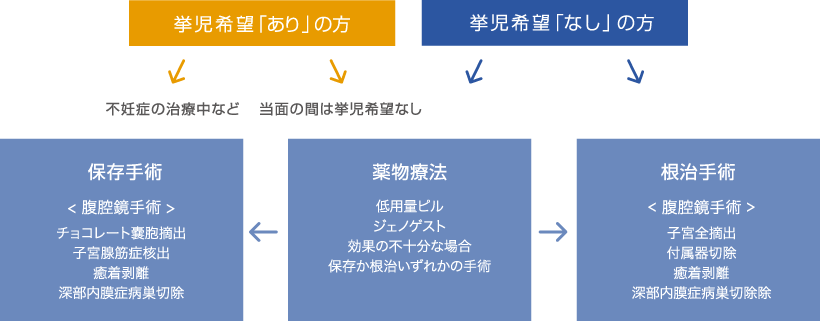
子宮腺筋症の治療法としては、手術療法と薬物療法があります。症状の進行度合いや子宮の大きさ、そして妊娠したいかどうかなどによって異なります。最近は20代でもこの病気になる方が増えてきているため、手術では子宮をなるべく残して妊娠の望みをつなぐ治療法がとられるようになってきています。
※再発の可能性がありますので、お一人おひとりのライフステージを考慮した手術となります。
AMH(抗ミュラー管ホルモン)とは、卵巣内にある前胞状卵胞の顆粒膜細胞から分泌されるホルモンで、女性の卵巣予備能の指標になると考えられています。 卵巣に存在する前胞状卵胞が多いと、その分、AMHを産生する顆粒膜細胞も多くなり、AMHの値も高くなります。卵巣内の発育可能な卵胞数は年齢とともに減少しますので、AMHの値も加齢とともに低くなる傾向にあります。従って、AMH濃度を測定することによって残存する卵胞の数を測定し、卵巣年齢が何歳くらいか推定することができるのです。
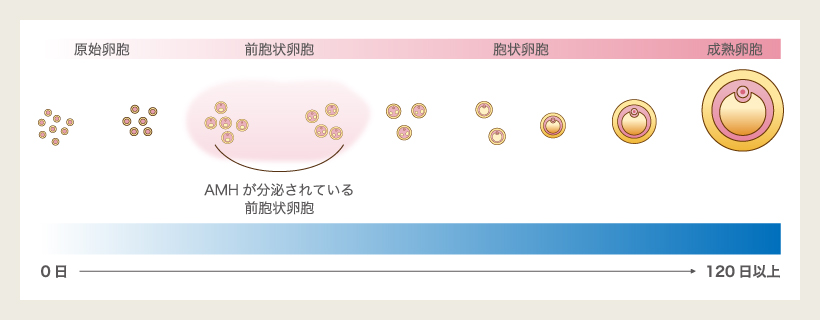
AMHは年齢とともに低下することがわかっておりますが、実は内膜症を持っている女性では同年代の女性と比べAMHが低下する可能性があります。報告によって意見の相違はありますが、内膜症と診断されてこれから妊娠を考えている方は一度検査することをお勧めします。
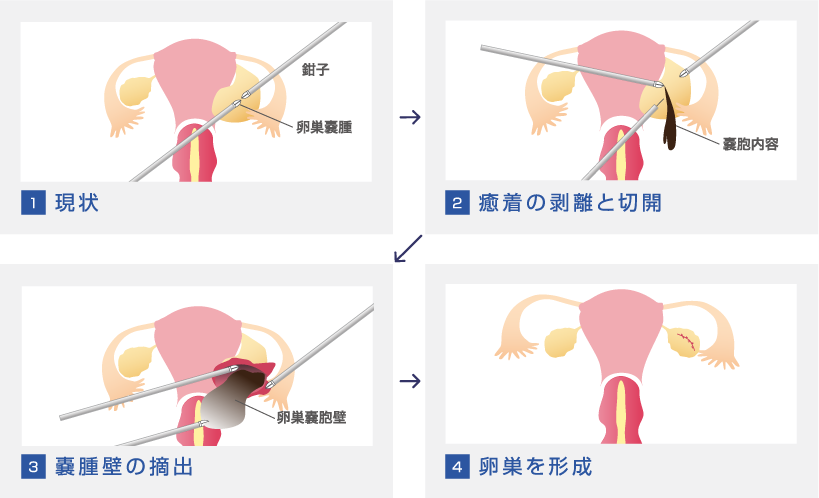
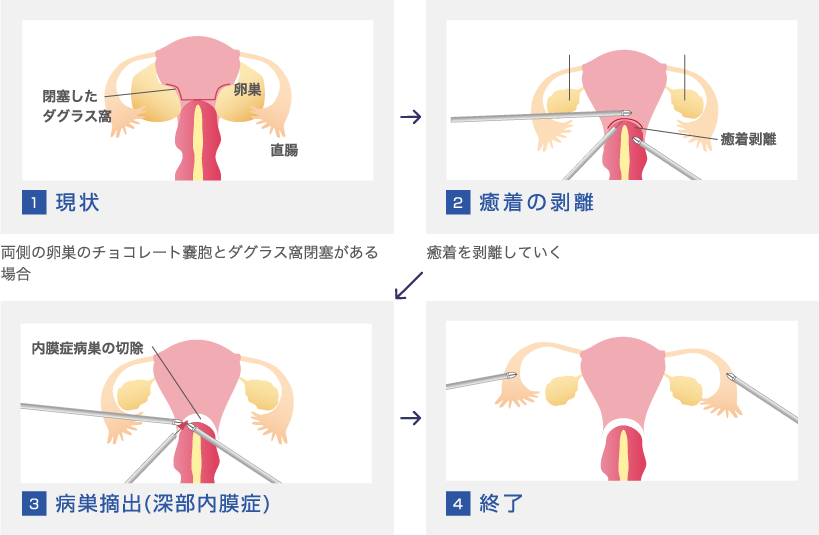
チョコレート嚢胞(卵巣子宮内膜症性嚢胞)の手術では、挙児希望のある方には嚢胞壁のみを摘出する術式が選択されます。しかし嚢胞壁と正常卵巣の境界はとても不明瞭です。肉眼的には嚢胞壁のみを摘出したように見えても、顕微鏡で摘出物を確認すると正常の卵巣も1mm以下と薄くではありますが摘出されてしまっていることがあります。その正常部分には卵胞が存在し、失う卵胞が多ければ多いほど、術後のAMHは低下し卵巣の予備能が低下することとなります。ではチョコレート嚢胞の手術をする際にはどういったことに気を付ければよいのでしょう?
私たちはこれまでにチョコレート嚢胞の手術を受けた方の術前、術後のAMHの値、病理検査の結果を一つ一つ顕微鏡を見て確認し、術後の卵巣予備能低下をできるだけ抑える研究をしてきました。その結果、術前治療、手術の方法により少しでも卵巣予備能の低下を抑えることが可能となっております。
一般的な報告では、チョコレート嚢胞の術後では25~60%ほどAMHの低下が起こり得ると言われていますが、私たちのデータでは平均22%程の低下にとどまり、術後半年ほどかけて徐々に回復する傾向にあることもわかっております。上の図にある通り、原子卵胞からはAMHは産生されません。術後一時的にAMHが低下してもきちんと原子卵胞が残っており、成長することができればいずれは前胞状卵胞となりAMHを産生してくれます。手術を行う際には「卵巣に優しい手術」を第一に考えることが重要です。
その一環として“combined technique(コンバインド法)”という術式を取り入れてます。簡単に言うと、卵胞がより多く存在する部分は嚢胞をあえて摘出せずに表面を焼灼するにとどめる、という術式です。これによりより一層卵巣予備能低下を防ぐことができます。再発率の上昇というデメリットもありますので、これから妊娠を望まない方へはお勧めしておりません。
一人一人に合わせた術式を選択することにより術後の卵巣予備能低下(AMHの低下)をできるだけ小さくすることができます。外来で治療の目的をしっかり話し合い、適切な術式を選択しましょう。

北海道 札幌 腹腔鏡手術 子宮内膜症 専門外来は札幌白石産科婦人科病院まで
札幌市白石区 東札幌5条6丁目6-28 地下鉄東西線「白石」駅5番出口より徒歩3分
駐車場26台程度 提携駐車場あり
受付時間 AM9:00~PM0:30 / PM2:00~PM4:30
夜間診療 月・水・金 PM5:00~PM7:00 休診日 日曜・祝日 土曜(午後)
(Drは交代制のため、受診前にホームページ内の診療予定表でご確認下さい。)
